PREVENCIÓN DE DIABETES
Formulario Historia Clínica Diabetes Mellitus
Clik para descargar
¿Qué es la diabetes?
 La diabetes es una enfermedad crónica caracterizada por un aumento permanente del azúcar (glucosa) en la sangre denominada hiperglucemia.
La diabetes es una enfermedad crónica caracterizada por un aumento permanente del azúcar (glucosa) en la sangre denominada hiperglucemia.
Cuando una persona ingiere hidratos de carbono (azucares) contenidos en el pan, azúcar de mesas, cereales, pastas, frutas o legumbres entre otros; se produce un aumento de la glucosa en la sangre. Este aumento del azúcar (glucosa) en la sangre, le envía una señal al páncreas para que secrete insulina. La insulina secretada por el páncreas permite el ingreso del azúcar (glucosa) desde la sangre a las células del organismo. De esta manera las células pueden utilizar a la glucosa como combustible para vivir y desarrollarse. Cuando este proceso se realiza con normalidad el organismo cuenta con toda la energía necesaria para cumplir con sus funciones.
En los pacientes diabéticos, ya sea por falta de insulina y/o por menor acción de la misma; este proceso está alterado dificultándose el ingreso del azúcar a las células. La consecuencia de ello es la elevación de la glucosa en sangre O HIPERGLUCEMIA.
¿Qué síntomas produce la hiperglucemia?
Los síntomas característicos son:
- Aumento de la sed (polidipsia),
- Aumento del apetito (polifagia)
- Aumento de la cantidad de orina (poliuria)
Otros signos y síntomas que pueden aparecen con el tiempo son:
- Alteraciones en la visión: retinopatía diabética
- Alteración de la función de los riñones: nefropatía diabética
- Debilidad y cansancio (astenia).
- Dificultad para la cicatrización de las heridas.
- Infecciones frecuentes de la piel y de los aparatos urinario y genital.
- Lesiones en los pies: pie diabético.
Debemos recordar que estos últimos síntomas son “tardíos” y que su presencia revela complicaciones de la diabetes, que pueden evitarse o prevenirse mediante un diagnóstico precoz y un tratamiento adecuado.
Tipos de Diabetes
Hay dos tipos principales de diabetes:
- Diabetes Tipo 1
El páncreas elabora muy poca o nada de insulina. - Diabetes Tipo 2
El páncreas elabora insulina, pero la acción de la misma está disminuida.
Diabetes Tipo 1
El páncreas produce muy poca o nada de insulina. Como no hay insulina, el azúcar no puede entrar en las células para generar energía y queda en la sangre produciendo hiperglucemia.
El inicio de la enfermedad es generalmente abrupto, con muchos síntomas por lo que suele diagnosticarse rápidamente.
Es más frecuente que afecte a personas muy jóvenes y delgadas, aunque también puede presentarse en adultos de edad avanzada y en personas de peso normal o elevado.
Los pacientes con Diabetes Tipo 1 deben recibir inyecciones de insulina para vivir, por lo tanto también se la suele denominar Diabetes Insulinodependiente.
Diabetes Tipo 2
La Diabetes Tipo 2, que es la más frecuente; presenta dos alteraciones:
- Disminución de la acción de la insulina, denominada insulinorresistencia
- Alteración de la producción de la insulina por el páncreas.
En general, la Diabetes Tipo 2 se presenta en los pacientes adultos, y es más frecuente en los individuos obesos. Aunque también puede darse en niños y jóvenes debido al aumento de la obesidad infantil en estos últimos años.
El comienzo de los síntomas suele ser lento, por lo que es difícil determinar cuándo comenzó la enfermedad, y generalmente se diagnostica la enfermedad en forma tardía.
Los pacientes con Diabetes Tipo 2 suelen tener otros factores de riesgo asociadas, como hipertensión arterial y colesterol elevado, que al igual que la diabetes, aumentan la probabilidad de padecer enfermedades cardiovasculares
¿Como se diagnostica la diabetes?
Cuando aparecen alguno de los síntomas que señalamos, en especial la sed (polidipsia) el aumento del apetito (polifagia) y el incremento de la diuresis (poliuria), el paciente debe concurrir al médico rápidamente.
Deben prestar particular atención aquellas personas que tengan antecedentes familiares (padres, hermanos, tíos diabéticos), exceso de peso u obesidad o Dislipemias y recurrir también precozmente al control médico ya que estas situaciones pueden coexistir con una diabetes no diagnosticada.
La sospecha clínica de la enfermedad se puede confirmar con un simple análisis de laboratorio que es la medición de la Glucemia en ayunas.
Aquellas personas que tengan valores en ayunas por encima de 110 mg. deberán reiterar el examen o bien efectuarse una prueba de tolerancia a la glucosa para confirmar la enfermedad e iniciar el tratamiento.
Conociendo la enfermedad
En este informe abordaremos los aspectos más importantes que el paciente debe conocer de su enfermedad.
Actualmente sabemos que para evitar o retrasar la aparición de las complicaciones asociadas con la diabetes (ver Diabetes Primera Parte) además de un tratamiento y un control adecuado, necesitamos que el paciente conozca los aspectos más importantes de esta enfermedad. Por esta razón es que Los Programas de Educación para el Paciente Diabético, figuran como la primera medida del tratamiento.
Los pilares del tratamiento son:
- Programa de educación para el paciente diabético
- Plan de Alimentación
- Ejercicio Físico
- Tratamiento Farmacológico
A partir de conocer la enfermedad, es que el paciente puede interactuar con el equipo medico tratante y reconocer las situaciones o condiciones de riesgo para la evolución de su diabetes.
Porqué aparecen las complicaciones
Las complicaciones más temidas de la diabetes están vinculadas con el daño en los vasos sanguíneos, que termina provocando enfermedad cardiovascular, alteraciones o perdida de la visión por lesiones en la retina, insuficiencia renal crónica, entre otras alteraciones. Estas complicaciones están directamente relacionadas con los niveles elevados de azúcar en sangre (Hiperglucemia) sostenidos a lo largo del tiempo.
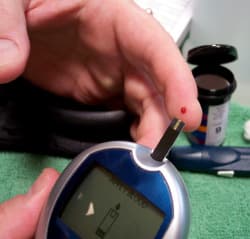
Por esta razón resulta imprescindible el autocontrol de glucemia que cada paciente debe realizarse, de acuerdo con la frecuencia que su medico de cabecera le indique.
En que consiste el autocontrol
Con solo pinchar el extremo de un dedo obtendrán una gota de sangre que debe colocarse sobre una tira reactiva y esta sobre le medidor del aparato que e menos de un minuto indicará el valor exacto de azúcar en la sangre (glucemia).
Para poder realizar el autocontrol de la glucemia, los pacientes reciben en forma gratuita un aparato electrónico y la cantidad de tiras reactivas que requieran, con un 70% de descuento.
El registro de los niveles de glucemia es de vital importancia, por un lado para ajustar la medicación que recibe el paciente en cuanto a dosis, horarios y evaluación de su efectividad; y por el otro para ajustar la dieta y la actividad física que realiza.
¿Cada cuanto debo efectuarme el autocontrol de la glucemia?
La frecuencia de los controles depende del tipo de diabetes que tengamos. Los diabéticos tipo 1, insulinodependientes; en general se realizan controles diarios, mientras que los diabéticos tipo 2, que se manejan con medicación por vía oral; cuando ya han logrado estabilizar la enfermedad lo hacen en forma más espaciada.
No obstante, reiteraos que quién debe indicar la frecuencia de las mediciones es el médico tratante y el paciente debe seguir sus indicaciones lo más estrictamente posible.
¿Qué es la hemoglobina glicosilada?
Es un examen de laboratorio sencillo que el médico tratante debe solicitar al paciente diabético y que permite conocer el comportamiento o variaciones de la glucemia de varias semanas previas a la toma de la muestra.
Cuando el paciente presenta valores elevados de hemoglobina glicosilada, implica que tuvo valores elevados de glucemia en el periodo previo a la extracción y que por lo tanto algo no está funcionando bien en el tratamiento. Muchas veces indica transgresiones en la dieta por parte del paciente otras la necesidad de ajustar las dosis del tratamiento o incorporar nueva medicación.
¿Además de ver a mí medico de cabecera, debo consultar a otros profesionales?
Debemos recordar que la diabetes puede afectar a varios de nuestros órganos vitales, en especial el aparato cardiovascular, nuestros riñones y la vista.
Por este motivo es importante contar con una evaluación Cardiológica periódica, un fondo de ojo anual y una interconsulta con Nefrología en caso de detectarse microalbuminuria o albuminuria (perdida de proteinas por la orina).
¿Qué es el “pie diabético”?
 En su evolución, la enfermedad puede afectar la circulación de nuestros miembros inferiores, en particular los pequeños vasos sanguíneos dístales. Este fenómeno es conocido como microangiopatía diabética. Estas pequeñas lesiones vasculares que afectan la normal irrigación, asociadas con alteraciones de la sensibilidad en miembros inferiores secundarias a neuropatía diabética; hacen que el pie del paciente diabético sea altamente vulnerable a agresiones externas e infecciones.
En su evolución, la enfermedad puede afectar la circulación de nuestros miembros inferiores, en particular los pequeños vasos sanguíneos dístales. Este fenómeno es conocido como microangiopatía diabética. Estas pequeñas lesiones vasculares que afectan la normal irrigación, asociadas con alteraciones de la sensibilidad en miembros inferiores secundarias a neuropatía diabética; hacen que el pie del paciente diabético sea altamente vulnerable a agresiones externas e infecciones.
Las agresiones más comunes que el paciente debe evitar son el corte de uñas sin el cuidado adecuado, el uso de un calzado apretado o que genere lesiones en el pie o andar descalzo.
Es fundamental mantener la higiene del pie y el examen diario del mismo, ya que por disminución de la sensibilidad, algunas pequeñas lesiones pueden no ser percibidas si no se las ve en forma directa.
Ante la aparición de la más mínima lesión, debemos consultar a nuestro médico de cabecera para que inicie el tratamiento correspondiente. Pequeñas lesiones no controladas a tiempo pueden provocar extensas áreas de necrosis, abscesos plantares y en casos graves perdida del pie o la extremidad.
Me tengo que operar ¿cicatrizarán bien mis heridas?
Los pacientes diabéticos que llevan un correcto control de su enfermedad no presentan alteraciones de la cicatrización, por lo tanto pueden someterse a la cirugía que requieran con los mismos riegos que un paciente no diabético.
Diabetes y Ejercicio
El ejercicio físico produce múltiples efectos beneficiosos sobre la diabetes, de ahí la importancia de su práctica regular. En el momento de la elección del tipo de ejercicio deben tenerse en cuenta los gustos y preferencias personales, lo que puede llevar a una mayor adherencia y regularidad en la práctica de la actividad física.

Efectos beneficiosos del ejercicio
- Disminución de la glucemia, por aumento de consumo
- Disminución de la insulinorresistencia.
- Ayuda a la reducción de peso.
- Reduce los factores de riesgo cardiovascular: reduce la presión arterial y mejora el perfil lipídico (disminuye LDL o “colesterol malo” y aumenta HDL “colesterol bueno”).
- Aumenta la fuerza y elasticidad.
- Produce sensación de bienestar mejorando la calidad de vida.
Contraindicaciones vinculadas con la diabetes:
- Hiperglucemia > 300mg/dl Hasta su recuperación.
- Hipoglucemia hasta su recuperación total.
- Retinopatía proliferativa no tratada y/o hemorragia vítrea o hemorragia retiniana reciente.
- Neuropatía periférica o autonómica severa.
- Nefropatía diabética no compensada, ya que incrementa la proteinuria.
Recomendaciones generales:
- Evaluación médico-deportiva, previo al inicio de la práctica.
- Realizar 10 a 15 minutos de calentamiento previos a la actividad.
- Finalizar con otros 10 minutos de elongación y relajación.
- Consumo de líquidos antes, durante y después del ejercicio.
- Uso de calzado apropiado y medias de algodón.
- Ejercicio aeróbico (más de 20 minutos), en el que utilicen varios grupos musculares (caminar, correr, nadar, bicicleta, bailar).
- Duración: 20-60 minutos, con progresión gradual.
- Frecuencia: 3-5 días por semana.
Intensidad del ejercicio
La intensidad del ejercicio se clasifica en baja, moderada o fuerte, según el nivel de Frecuencia Cardiaca Máxima (FCM). La Frecuencia Cardíaca Máxima se define como FCM=220 – Edad del paciente.
Por ejemplo: para alguien de 50 años:
FCM = 220- 50 = 170
Un ejercicio de intensidad baja, sería aquel que produce un aumento de la frecuencia cardíaca menor al 50% de la FCM, es decir menor a 85 latidos por minuto para este paciente.
De acuerdo a las características del paciente se elegirá la intensidad más adecuada.
BAJA
< 50% de FCM
Caminar 60 a 120 minutos
Trotar menos de 30 minutos
Bicicleta menos de 30 minutos
Tenis Dobles menos de 30 minutos
MODERADA
50 a 70% de FCM
Nadar 30 a 60 minutos
Correr 30 a 90 minutos
Tenis de 30 a 45 minutos
Golf 60 a 120 minutos
Ciclismo 60 a 180 minutos
FUERTE
70 a 80% de FCM
Fútbol de 60 a 120 minutos
Hockey 60 a 120 minutos
Squash 30 a 60 minutos
Remo 60 a 120 minutos
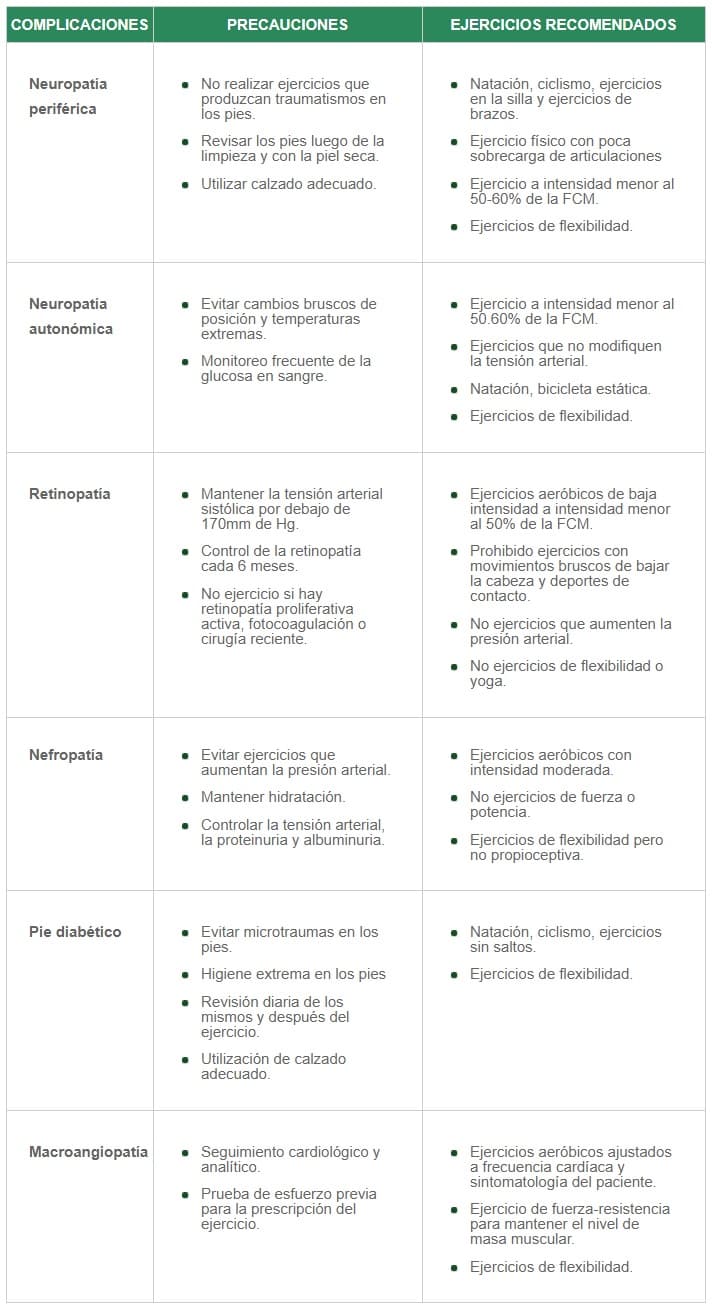
Tipos de ejercicio a realizar cuando hay complicaciones
Para más información comuníquese con OSOSS
Al 4958-2002 // Gerencia de Prestaciones Médicas.
